A prostatite é unha enfermidade caracterizada pola presenza de inflamación e / ou infección localizada na próstata.
Pode vir cunha gran variedade de síntomas e enfermidades clínicas.
anatomía
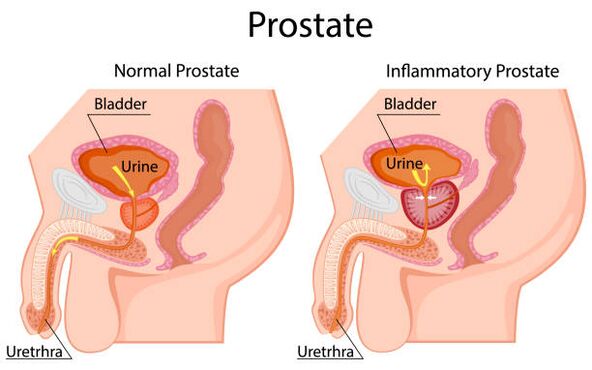
A próstata é unha pequena glándula que forma parte do sistema reprodutor masculino e un órgano hormonal dependente. Comparouse a súa forma e tamaño cunha nogueira grande. Unha próstata normal pesa uns 20 g, ten un volume de 15-25 ml e ten 3 cm de longo, 4 cm de ancho e 2 cm de fondo.
A próstata está situada na pelvis, debaixo da vexiga e sobre o recto. A uretra ou uretra atravesa o grosor da glándula. A próstata está rodeada por unha cápsula formada por músculo liso, coláxeno e fibras elásticas; cuberto con tres capas de tecido conxuntivo denso (fasquía) nas superficies dianteiras, laterais e traseiras. A superficie posterior da próstata está delimitada pola ampola do recto. Están separados pola fascia retrovesical, ou fascia Denonville, que permite palpar a superficie posterior da próstata.
A próstata consiste nun 70% de tecido glandular e un 30% de estroma fibromuscular. É habitual dividir o órgano en 3 zonas.
Zona de transición.A zona de transición representa o 10% do tecido glandular e o 20% dos casos de tumores malignos de próstata. Nesta zona se forma unha das enfermidades máis importantes relacionadas cos anos nos homes: a hiperplasia prostática benigna, que pode provocar dificultades para orinar debido ao exceso de crecemento dos tecidos.
Zona central.O contorno dos conductos exaculadores. Consta de tecido glandular, tecido conxuntivo e elementos musculares. Os tumores nesta zona son extremadamente raros.
Zona de borde.Cubre a parte traseira e os lados da próstata e contén o 70% do tecido glandular. Esta é unha zona que se pode palpar a través do recto e permite ao urólogo avaliar o estado da próstata. Ata o 70% dos tumores malignos localízanse con precisión na zona periférica. Polo tanto, o exame dixital rectal é unha importante ferramenta de diagnóstico e debe realizarse en pacientes maiores de 45 anos.
Funcións de próstata:
- A produción de secreción prostática, que é parte integral dos espermatozoides e participa na licuación do exaculado, así como na súa saturación con nutrientes como varios encimas e vitaminas, ácido cítrico, ións de cinc, que axudan a mellorar a motilidade e a actividade dos espermatozoides;
- A próstata contén fibras musculares lisas que axudan a liberar os espermatozoides da uretra durante a exaculación, evitan que os espermatozoides entren na vexiga e están implicados no mecanismo de retención urinaria.
A prostatite, a hiperplasia benigna de próstata e o cancro de próstata son as tres principais enfermidades da próstata.
As tres enfermidades poden ocorrer na mesma próstata ao mesmo tempo. É dicir, a presenza de prostatite non descarta a presenza de hiperplasia prostática e cancro de próstata no paciente, e viceversa.
Causas da prostatite
Segundo as estatísticas, a prostatite é a enfermidade urolóxica máis frecuente - despois da hiperplasia prostática e o cancro de próstata - en homes menores de 50 anos e a terceira máis frecuente en homes maiores de 50 anos.
A prostatite representa o 6 ao 8% das visitas urolóxicas ambulatorias.
O patóxeno máis común que causa prostatite son as cepas de E. coli, que se detectan no 80% dos casos. Os patóxenos máis raros son os enterococos, Pseudomonas aeruginosa, Klebsiella e outras bacterias gramnegativas. O papel das infeccións de transmisión sexual (como Chlamydia trachomatis) na inflamación da próstata aínda non se comprende completamente e está a ser investigado actualmente. En pacientes con infección polo VIH e outros cambios graves no sistema inmunitario, os posibles patóxenos inclúen citomegalovirus, Mycobacterium tuberculosis, fungos e outros patóxenos raros. Hai datos que suxiren a presenza de microorganismos na próstata, que non se detectan nos estudos estándar, pero xogan un papel na aparición de cambios inflamatorios e no desenvolvemento posterior dos síntomas da prostatite.
As posibles causas da prostatite son:
- refluxo intraprostático de orina como resultado da micción alterada (a urina, con certos factores predispoñentes, pode entrar na próstata a través dos condutos da próstata e provocar un proceso inflamatorio);
- sexo anal sen protección;
- Estreitamento do prepucio (fimose);
- Enfermidades autoinmunes;
- cambios funcionais e anatómicos nos músculos do chan pélvico;
- Cambios no sistema nervioso central, incluídos cambios anatómicos e funcionais no cerebro;
- actividade sexual traumática e inusual;
- factores psicolóxicos (unha serie de estudos demostraron a influencia do estrés psicolóxico na aparición de síntomas de prostatite crónica; a algúns pacientes diagnosticáronlles trastornos psicosomáticos, cuxo tratamento foi notado por unha diminución dos síntomas da prostatite e a probabilidade de que recaian ).
Os factores de risco para a prostatite inclúen a abstinencia ou a actividade sexual excesiva, o hábito de suprimir a exaculación, o tabaquismo, o traballo nocturno, o estilo de vida sedentario, a inxestión inadecuada de líquidos e a mala dieta.
Síntomas
- Dor ou sensación de ardor ao orinar (disuria);
- Enfermidade do tracto urinario;
- Decoloración dos ouriños;
- a aparición de sangue na urina;
- Dor no abdome, na ingle ou na parte inferior das costas;
- Dor no perineo;
- Dor ou malestar no pene e nos testículos;
- Dor ao exacular;
- aumento da temperatura corporal (en prostatite bacteriana aguda).
diagnóstico
Segundo a clasificación xeralmente aceptada de prostatite NIH (Institutos Nacionais de Saúde dos Estados Unidos), hai catro categorías de enfermidades, que tradicionalmente se denotan con números romanos:
- I - prostatite bacteriana aguda;
- II - prostatite bacteriana crónica;
- III - prostatite crónica abacteriana / síndrome de dor pélvica crónica (CP / CPPS);
- IIIa - síndrome de prostatite crónica / dor pélvica crónica con signos de inflamación;
- IIIb - síndrome de prostatite crónica / dor pélvica crónica sen signos de inflamación;
- IV - prostatite crónica asintomática (asintomática).
A pesar da prevalencia xeneralizada de prostatite, a prostatite bacteriana aguda non é común: o 5% de todos os casos da enfermidade. Non obstante, o seu diagnóstico é bastante sinxelo, xa que o cadro clínico é máis frecuente: un home quéixase de miccións frecuentes e dolorosas, dor no útero e no perineo. Un aumento da temperatura corporal é característico e a miúdo demasiado alto, menos de 39 ° C.
O diagnóstico de prostatite bacteriana aguda implica un exame dixital rectal (exame rectal) no que a próstata se sente (palpada) co dedo índice polo ano (recto).
O exame dixital rectal (DRE) é unha importante manipulación diagnóstica cando se sospeita unha patoloxía da próstata. Polo tanto, é recomendable que os homes non se neguen a actuar.
Coa prostatite bacteriana aguda, a próstata é severamente dolorosa, edematosa, a miúdo agrandada cando se palpa. O exame por ecografía pode amosar non só o aumento da próstata, senón tamén focos de fusión purulenta do tecido prostático (abscesos), pero isto ocorre raramente e normalmente é o resultado dun proceso continuo.
Os diagnósticos de laboratorio inclúen inicialmente unha proba xeral de orina, na que se determina un aumento no reconto de glóbulos brancos. Recoméndase un urocultivo bacteriolóxico. En base aos resultados da análise, é posible determinar a presenza de bacterias e a súa sensibilidade ao antibiótico e, así, axustar a terapia antibiótica prescrita. Tamén se fai unha análise xeral de sangue para avaliar o estado xeral do corpo e a súa resposta ao proceso inflamatorio.
A inxestión de secrecións de próstata para o diagnóstico de prostatite aguda está contraindicada debido ao aumento do risco de enfermidades que ameazan a vida: bacteremia e sepsis. Tampouco se recomenda a determinación do marcador (PSA), as súas fraccións, debido ao baixo contido de información e á distorsión dos datos no contexto da inflamación.
Tratamento da prostatite
A terapia antibiótica é a terapia básica para pacientes con prostatite de todas as categorías.
Os bloqueadores alfa tamén son un grupo eficaz de medicamentos. Como resultado da súa acción, o ton dos músculos lisos da próstata, o pescozo da vexiga e a parte da próstata da uretra diminúe, mellorando así a micción e reducindo a posibilidade de penetración de urina na próstata (refluxo urinario intraprostático), que é un dos as causas da prostatite. As drogas máis eficaces e populares son a tamsulosina e a silodosina. Tamén se usan habitualmente para mellorar a micción en pacientes con hiperplasia prostática.
É posible usar medicamentos antiinflamatorios (diclofenaco) que son eficaces para aliviar a dor e o malestar ao orinar, reducir o inchazo da próstata e tamén axudar a mellorar a calidade da micción ata certo punto.
A prostatite bacteriana aguda adoita ser un motivo de hospitalización nun hospital onde se prescribe unha terapia con antibióticos en forma de inxeccións intravenosas. Despois de estabilizarse o estado do paciente, reciben antibióticos en forma de comprimidos durante 15 días ou máis para evitar a transición da prostatite aguda á prostatite bacteriana crónica.
Segundo as estatísticas, o 10% dos pacientes con prostatite aguda desenvolve prostatite bacteriana crónica. Outro 10% dos pacientes desenvolverá no futuro síndrome de dor pélvica crónica (prostatite crónica IIIb).
Como é o tratamento da prostatite na clínica?
Os urólogos tratan a prostatite e outras enfermidades do sistema xenitourinario segundo as directrices clínicas internacionais. Ao facelo, non só utilizan os seus coñecementos especializados, senón que tamén se orientan a métodos diagnósticos e terapéuticos comprobados cientificamente e recoñecidos a nivel mundial.
Os nosos médicos non prescriben medicamentos ineficaces e "por se acaso" os exames, non tratan enfermidades inexistentes. Ao realizar un diagnóstico, os urólogos confían nos datos do exame do paciente, o cadro clínico, os datos dos estudos de laboratorio e instrumentos. Se é necesario un tratamento cirúrxico, a operación cirúrxica realízase no territorio da clínica.


























